BS DOÃN ANH MINH THẾ
Chấn thương đụng dập và chấn xuyên nhãn cầu có thể gây đục thuỷ tinh thể sau chấn thương. Thống kê y văn ghi nhận trong tất cả các trường hợp chấn thương mắt, ngoài các tổn thương kết hợp trên bán phần trước, bán phần sau và phần phụ của mắt, có từ 27% đến 65% các trường hợp có đục thuỷ tinh thể thứ phát sau sang chấn.
SINH BỆNH HỌC
Thuỷ tinh thể có thể diễn tiến bị mờ đục ngay sau chấn thương hoặc có thể sau vài tháng và những năm kế tiếp.
Chấn thương xuyên nhãn cầu gây rách bao trước thuỷ tinh thể: nếu vết rách bao trước nhỏ < 2 mm, ngoài những đám mờ khu trú ban đầu trên thủy tinh thể cùng hiện tượng thủy dịch ngấm dần vào bên trong thủy tinh thể, nếu hiện tượng này nếu kéo dài, thuỷ tinh thể tiến triển đục dần, sợi thuỷ tinh thể ngậm nước kéo dài dẫn đến thuỷ tinh thể bị đục. Nếu vết rách bao trước rộng > 3 mm, vượt quá khả năng tự điều chỉnh, việc đục thủy tinh thể sẽ diễn ra hoàn toàn và nhanh chóng.
Chấn thương va đập nhãn cầu: lực sang chấn sẽ gây tổn thương bao, biểu mô và sợi thủy tinh thể. Tổn thương bao thuỷ tinh thể do chấn động làm giảm chức năng bán thấm, đảo lộn quá trình vận chuyển tích cực của các chất chuyển và tăng khả năng hút dịch của thủy tinh thể gây nên hiện tượng đục
Tiền sử bệnh: cần chú ý khai thác rõ và cẩn thận
Cơ chế chấn thương: do chấn thương xuyên thấu hay do va đập nhãn cầu, có thể có dị vật nội nhãn.
Thời gian bị chấn thương mắt, tác nhân gây chấn thương, xử trí sau chấn thương…
Tuổi bệnh nhân: bệnh nhi khi bị đục thuỷ tinh thể có nguy cơ bị nhược thị ở mắt bị chấn thương. Quan trọng hơn, khai thác tiền sử chấn thương mắt ở trẻ em thường ít nhiều khó khăn nên luôn nghi ngờ có vỡ nhãn cầu kín hoặc có dị vật nội nhãn kèm theo trong các trường hợp chấn thương mắt ở trẻ em.
Tại mắt: bệnh lý về mắt trước khi bị chấn thương (viêm giác mạc, viêm mống mắt, bệnh lý võng mạc đái tháo đường..), tiền sử đã phẫu thuật bệnh glaucoma, hay bong võng mạc…
Toàn thân: bệnh lý đái tháo đường có thể gây tăng nguy cơ nhiễm trùng sau phẩu thuật mắt, bệnh tăng huyết áp toàn thân, tiền sử dùng thuốc kháng đông, thuốc tamsulosin.
Khám lâm sàng
Có thể phân loại chấn thương nhãn cầu theo Birmingham Eye Trauma Terminology (BETT), tuy nhiên chưa có bảng phân loại chuẩn hoá về hình thái đục thuỷ tinh thể do chấn thương.
Thị lực: mức độ giảm nhiều hay ít có thể do tổn thương phối hợp cả bán phần trước và sau nhãn cầu.
Nhãn áp: nhãn áp thấp bất thường có thể nghi ngờ có tách thể mi hoặc do vết thương nhãn cầu hở. Tình trạng tăng nhãn áp có thể do xuất huyết tiền phòng, chất nhân thuỷ tinh thể tiền phòng, lệch hoặc bán lệch thuỷ tinh thể hoặc do lùi góc tiền phòng, tụ máu hậu nhãn cầu sau chấn thương.
Vận nhãn: nếu có giới hạn vận nhãn có thể do gãy thành hốc mắt hoặc liệt dây thần kinh vận nhãn sau chấn thương
Giác mạc: vết rách giác mạc phức tạp và sẹo giác mạc trung tâm không chỉ làm khó khăn trong việc xác định công suất kính nội nhãn trước mổ mà còn làm cản trở sự quan sát của phẩu thuật viên trong lúc thao tác nội nhãn do giác mạc mờ đục.
Tiền phòng: độ sâu tiền phòng có thể nông hoặc nông – sâu không đều, xuất huyết tiền phòng, viêm mống mắt thể mi, rung mống, rách mống, dính mống, lùi góc tiền phòng, pha lê thể ra tiền phòng, tách thể mi sau sang chấn.
Đồng tử: nếu có RAPD dương tính, theo dõi có tổn thương thị thần kinh sau chấn thương.
Thuỷ tinh thể: rách bao trước hoặc rách cả bao trước và bao sau, thoát chất nhân ra tiền phòng, thuỷ tinh thể đục phồng, bán lệch hoặc lệch thuỷ tinh thể.
Pha lê thể: có thể xuất huyết pha lê thể, bong pha lê thể sau, dị vật trong khoang pha lê thể
Đáy mắt: có thể có bong võng mạc, xuất huyết võng mạc hoặc dưới võng mạc, rách màng choroid võng mạc, dị vật cắm vào võng mạc, gai thị nhạt màu sau chấn thương.
Cận lâm sàng:
Siêu âm B: giúp xác định tình trạng thành nhãn cầu, xuất huyết pha lê thể, dị vật nội nhãn, bong võng mạc. Siêu âm UBM giúp xác định tình trạng góc tiền phòng, tình trạng bao trước và bao sau, dây chằng thuỷ tinh thể sau chấn thương.
CT scan hốc mắt: giúp xác định dị vật nội nhãn hoặc di vật hốc mắt, tình trạng toàn vẹn thành hốc mắt sau chấn thương
Đo công suất kính nội nhãn cho mắt đục thuỷ tinh thể chấn thương: các trường hợp rách giác mạc phức tạp sau khâu bảo tồn có sẹo giác mạc xấu gây khó khăn trong việc xác định công suất kính nội nhãn. Mắt lành không bị chấn thương sẽ được dùng để tính công suất kính nội nhãn cho phẩu thuật lấy thuỷ tinh thể
Chỉ định lấy thuỷ tinh thể chấn thương
Phẩu thuật 1 thì:
Nếu nhãn cầu chấn thương có vết rách nhỏ, gọn sạch, giác mạc còn trong, thuỷ tinh thể sau chấn thương bị thoát chất nhân nhiều ra tiền phòng, nguy cơ tăng áp thứ phát, có thể phẩu thuật lấy thuỷ tinh thể kết hợp khâu cấp cứu bảo tồn trong 1 thì, đây là khi lựa chọn phải nên cân nhắc thật kỹ, tuỳ tình trạng tổn thương bán phần trước và sau trên mắt chấn thương của bệnh nhân, và phụ thuộc vào cơ sở vật chất phòng mổ, đầy đủ trang thiết bị bán phần trước + bán phần sau, thuốc vật tư y tế, e kip phẩu thuật và kinh nghiệm phẩu thuật viên.
Ưu điểm của phẩu thuật 1 thì là giảm thời gian và chi phí điều trị cho bệnh nhân tại bệnh viện, bệnh nhân chỉ phẩu thuật 1 lần, giảm nguy cơ tăng nhãn áp thứ phát, phản ứng viêm do thuỷ tinh thể chấn thương, giảm thiểu nguy cơ nhược thị ở trẻ.
Phẩu thuật 2 thì:
Các trường hợp bị đục thuỷ tinh thể sau chấn thương xuyên nhãn cầu: đầu tiên, cần xử lý cấp cứu tình trạng xuyên thủng, khâu bảo tồn nhãn cầu, phục hồi lại vị trí giải phẩu nơi vết rách giác, củng mạc, hạn chế loạn thị sau phẩu thuật, tránh làm thoát thêm tổ chức nội nhãn, giảm thiểu nguy cơ nhiễm trùng nội nhãn. Điều trị hậu phẩu khâu bảo tồn nhãn cầu với kháng sinh, kháng viêm, giảm đau, khám lâm sàng ghi nhận tình trạng thuỷ tinh thể sau chấn thương, tình trạng giác mạc, phản ứng tiền phòng, tình trạng bán phần sau, tình trạng nhãn áp… mà quyết định thời gian phẩu thuật lấy thuỷ tinh thể chấn thương.
Thuận lợi của phẩu thuật lấy thuỷ tinh thể 2 thì sau khâu bảo tồn là tình trạng mắt chấn thương sau hậu phẩu cùng điều trị nội khoa sẽ giúp giác mạc và tiền phòng giảm phản ứng viêm. Do đó, sẽ giúp phẩu thuật viên quan sát tốt hơn trong lúc thao tác nội nhãn, việc tính công suất kính nội nhãn cho phẩu thuật cũng sẽ chính xác hơn.
Các điểm cần lưu ý trong phẩu thuật trong phẩu thuật đục thuỷ tinh thể chấn thương
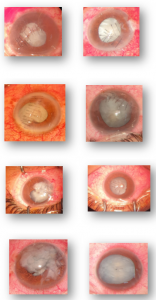
Đường mổ chính: tạo đường hầm giác mạc đúng kỹ thuật, do mống mắt sau chấn thương bị tổn thương mất trương lực, dễ kẹt phòi mống mắt tại vết mổ chính khi kỹ thuật đường hầm chưa đúng kỹ thuật.
Dùng nhuộm bao (trypan blue) để quan sát rõ vị trí rách bao trước: giúp phẩu thuật viên dễ quan sát hơn khi thao tác xé bao do môi trường giác mạc sau chấn thương giảm tính trong suốt ( do sẹo, vết khâu giác mạc). Khi quan sát thấy vết rách bao rộng, khó có thể xé bao trước liên tục, cần dùng kéo cắt để xé lại bao trước, tránh làm toạc rộng bao ra chu biên làm đứt dây chằng zinn
Tách dính mống mắt với thuỷ tinh thể chấn thương: có thể dùng nhày để tách dính mống mắt, thao tác cần nhẹ nhàng tránh làm toạc bao trước thuỷ tinh thể. Khi mống mắt co nhỏ không đáp ứng với thuốc dãn đồng tử có thể kết hợp tách dính với nhày và móc mống để kéo dãn mống hoặc dụng cụ vòng Malyugin, giúp thao tác mở bao trước an toàn hơn.
Yếu đứt dây chằng zinn: nếu ghi nhận tổn thương dây chằng 30 – 90 độ, dùng móc bao để tránh tổn thương thêm dây chằng, bơm nhày tạo khoảng trống giữa bao trước và lớp thượng nhân, nhẹ nhàng đặt vòng căng bao ( chống chỉ định vòng căng bao khi xé bao không liên tục và nghi ngờ có rách bao sau thuỷ tinh thể). Nếu ghi nhận lệch hoặc bán lệch thuỷ tinh thể, chuyển pars lana vitrectomy + lensectomy + kiểm tra tình trạng võng mạc ± IOL củng mạc
Thì thuỷ tách nhân: nhẹ nhàng ở nhiều điểm khác nhau, sẽ giúp tách dính những phần thuỷ tinh thể bị chấn thương, sau khi thuỷ tách xoay nhẹ nhân để đảm bảo việc tách dính đã hoàn toàn, giúp quá trình hút ăn, lấy nhân sẽ thuận lợi hơn
Trường hợp đục thuỷ tinh thể chấn thương trên bệnh nhân trẻ tuổi: thuỷ tinh thể sau khi bị rách bao trước sẽ nhanh bị ngấm thuỷ dịch và trở nên mềm, nên quá trình hút nhân khá thuận lợi, cố gắng xé bao trước liên tục và dùng chế độ hút với đầu IA của máy Phaco kết hợp với việc hạ thấp chiều cao chai nước, chú ý tình trạng xẹp tiền phòng trong lúc phẩu thuật , hạ thông số độ hút vừa phải để tránh hút vào bao sau hay làm toạc thêm bao trước. Nếu không dùng đầu hút IA, có thể dùng đầu Simcoe kết hợp bơm nhày giúp ổn định tiền phòng để hút chất nhân thuỷ tinh thể chấn thương qua đường mổ giác mạc rìa với dao 2,8 mm – 3 mm.
Trường hợp đục thuỷ tinh thể chấn thương trên bệnh nhân lớn tuổi: dễ rách bao sau , rơi nhân pha lê thể trong lúc phẩu thuật, cần khám lâm sàng cẩn thận, tuỳ độ trong suốt của giác mạc sau chấn thương, độ cứng nhân, tình trạng bao trước ( bao trước xé liên tục hay nghi ngờ có toạc bao ra chu biên), tình trạng dây chằng Zinn, kinh nghiệm phẩu thuật viên, trang thiết bị điều kiện hiện có tại phòng mổ… để quyết định ăn nhân với đầu phaco hoặc lấy thủy tinh thể ngoài bao qua giác củng mạc rìa.
Kiểm tra vết mổ chính và vết khâu giác mạc bảo tồn: đảm bảo kín trước khi hoàn tất phẩu thuật, có thể khâu một nốt chỉ nylon 10.0 đường mổ chính, bơm kháng sinh tiền phòng
Đặt kính nội nhãn :
Bao sau còn nguyên vẹn: đặt kính mềm acrylic 1 mảnh trong bao
Vết rách nhỏ bao sau + vitrectomy tiền phòng yên có thể đặt kính 3 mảnh trong bao hoặc rãnh thể mi.
Đặt kính nội nhãn thứ phát: sau khi đã lấy thuỷ tinh thể chấn thương + vitrectomy, đã kiểm tra tình trạng bán phần sau yên, đo khúc xạ, kính đeo ngoài bệnh nhân nhìn rõ hơn sẽ chỉ định IOL thứ phát khâu hoặc ghim củng mạc.
Biến chứng:
Trong lúc phẩu thuật: đứt zinn, thoát pha lê thể tiền phòng, rơi nhân pha lê thể, xuất huyết tiền phòng
Sau phẩu thuật: tăng nhãn áp, viêm màng bồ đào, viêm mủ nội nhãn, lệch IOL khoang pha lê thể, phù hoàng điểm dạng nang, đục bao sau,loạn dưỡng giác mạc, bong võng mạc.
Điều trị hậu phẩu:
Kháng sinh, kháng viêm, thuốc liệt thể mi, theo dõi sau 3 ngày, 1 tuần, 2 tuần và 4 tuần hậu phẩu






