Giác mạc và ghép giác mạc là gì?
– Giác mạc là lớp màng trong suốt nằm ngoài cùng của nhãn cầu, phía trước lòng đen. Vì giác mạc có đặc tính trong suốt nên ánh sáng có thể đi qua và hội tụ ở đáy mắt giúp cho chúng ta có thể nhìn thấy được mọi vật.
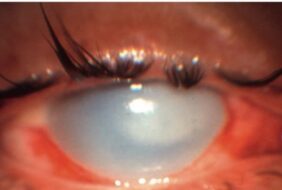
– Khi giác mạc bị mờ đục, ánh sáng không thể đi tới phần võng mạc cảm thụ ánh sáng, vì thế người bệnh sẽ nhìn kém hoặc bị mù hoàn toàn.
– Ghép giác mạc là thay thế những lớp mô bị bệnh của giác mạc bằng mô giác mạc khỏe mạnh của người hiến tặng. Việc thay thế giác mạc bị đục bằng giác mạc mới khỏe mạnh và trong suốt giúp cải thiện thị lực cho bệnh nhân cấy ghép giác mạc.
Nội mô giác mạc và các nguyên nhân làm tổn thương lớp nội mô giác mạc
– Giác mạc có cấu tạo bởi các lớp mô khác nhau – một số bệnh giác mạc chỉ ảnh hưởng đến các lớp mô bên trong hoặc bên ngoài, trong khi một số bệnh giác mạc khác lại ảnh hưởng đến toàn bộ các lớp mô của giác mạc.
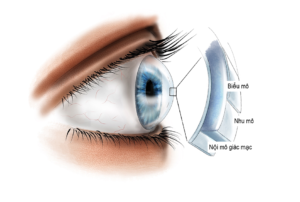
Hình 1. Giải phẫu cấu trúc giác mạc
(Nguồn: wedsite webeye.ophth.uiowa.edu)
– Về cấu tạo giải phẫu học giác mạc có 5 lớp, từ ngoài vào trong bao gồm: biểu mô, màng Bowmans, nhu mô, màng đáy Descemet và lớp nội mô. Lớp nội mô giác mạc chỉ có một lớp tế bào hình lục xếp sát vào nhau với mật độ khoảng 2500 tế bào/1mm2, trải đều trên mặt sau của màng Descemet. Một đặc điểm quan trọng của nội mô giác mạc là số lượng tế bào hằng định từ khi mới sinh ra, hầu như không có sự tái tạo .Khi một vùng nào đó của nội mô bị tổn thương làm cho mật độ tế bào giảm xuống làm giác mạc trở nên mờ đục, gây giảm thị lực.
Khi mật độ tế bào nội mô giảm chỉ còn 300 – 500 TB/mm2, các tế bào nội mô không còn khả năng bù trừ, nhu mô giác mạc ngấm nước, thuỷ dịch ứ đọng trong khoang màng đáy của biểu mô, kéo giãn gây đứt gẫy liên kết giữa các tế bào biểu mô, tách biểu mô khỏi màng đáy, lan rộng, hình thành các bọng biểu mô. Tổn thương nội mô giác mạc có thể xảy ra với bất kỳ ai và ở mọi lứa tuổi. Nguyên nhân có thể là:
– Loạn dưỡng nội mô Fuchs
– Hội chứng mống mắt – nội mô – giác mạc.
– Loạn dưỡng nội mô giác mạc bẩm sinh di truyền
– Tổn thương nội mô do viêm, nhiễm trùng, tăng nhãn áp hay phẫu thuật nội nhãn.
Phẫu thuật ghép nội mô giác mạc
– Ghép giác mạc nội mô là phẫu thuật ghép giác mạc có chọn lọc, chỉ thay thế phần nội mô bệnh lý, giữ lại gần như toàn bộ phần giác mạc lành phía trước. Để thực hiện ghép giác mạc, các bác sĩ sẽ áp dụng những kỹ thuật hiện đại, tiên tiến như kính hiển vi phẫu thuật và các dụng cụ vi phẫu cực kỳ tinh xảo:
- Ghép giác mạc nội mô có một phần nhu mô (Descemet Stripping Endothelial Keratoplasty – DSEK): phần giác mạc phía sau được lấy đi của bệnh nhân chỉ gồm màng Descemet và lớp nội mô, phần nhu mô của bệnh nhân gần như còn nguyên vẹn. Phần giác mạc thay thế gồm một phần nhu mô sau-màng Descemet-lớp nội mô bình thường. Tuy nhiên, phần nhu mô trước giác mạc của người hiến được cắt thủ công bằng dao và spatula nên mảnh ghép không đều, dễ bị đục ở giao diện mảnh ghép gây giảm thị lực. Phẫu thuật này càng ngày càng ít được áp dụng.
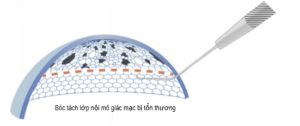
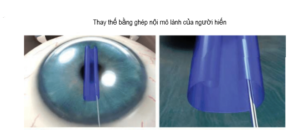
Hình 2. Cơ chế phẫu thuật ghép giác mạc nội mô
(Nguồn: Van den Bogerd B, Dhubhghaill SN, Koppen C,Tassignon MJ, A review of the evidence for invivo corneal endothelial regeneration.SurvOphthalmol.2018)
- Ghép giác mạc nội mô có một phần nhu mô (Descemet Stripping Automated Endothelial Keratoplasty – DSAEK): Cũng như trong phẫu thuật DSEK, phần giác mạc lấy đi của bệnh nhân gồm màng Descemet và lớp nội mô. Phần giác mạc lành ghép vào nền ghép cũng gồm một phần nhu mô sau, màng Descemet và lớp nội mô bình thường. Tuy nhiên, phần nhu mô trước của giác mạc người hiến được cắt bỏ bằng dao tạo vạt giác mạc microkeratome hoặc laser femtosecond nên giao diện ghép phẳng, nhẵn hơn giúp thị lực phục hồi tốt hơn.
- Ghép giác mạc nội mô không bao gồm nhu mô (Descemet Membrane Endothalial Keratoplasty – DMEK): Màng Descemet và nội mô cũng được lấy đi như trong phẫu thuật DSEK và DSAEK. Tuy nhiên, phần mảnh giác mạc ghép hiến chỉ gồm màng Descemet và lớp nội mô bình thường, không có nhu mô. Do đó, thị lực sau mổ phục hồi nhanh và cao hơn, tỷ lệ thải ghép thấp hơn rất nhiều so với ghép nội mô DSAEK. Tuy nhiên, phẫu thuật này đòi hỏi thao tác khó hơn, tỉ lệ bong mảnh ghép cũng cao hơn. Khuynh hướng chuyển sang ghép nội mô DMEK ngày càng phổ biến do những ưu điểm của phương pháp này, đồng thời, mảnh nhu mô còn lại sẽ được ghép lớp nhu mô trước (DALK: deep anterior lamellar keratoplasty) cho người bệnh bị sẹo giác mạc nhu mô trước hoặc ghép bảo tồn cho người bệnh bị viêm loét giác mạc thủng hay dọa thủng, nghĩa là một mảnh giác mạc hiến tặng có thể được ghép cho hai bệnh nhân, điều này quan trọng trong tình huống thiếu hụt mô ghép như hiện nay. Có 2 cách chuẩn bị mảnh ghép nội mô: 1. Do ngân hàng mắt chuẩn bị mảnh ghép sẵn nhưng chi phí mảnh ghép sẽ đắt hơn. 2. Phẫu thuật viên sẽ tự chuẩn bị mảnh ghép, nhờ vậy giảm chi phí mảnh ghép đồng thời mảnh nhu mô còn lại đượcc dùng cho người bệnh thứ 2.
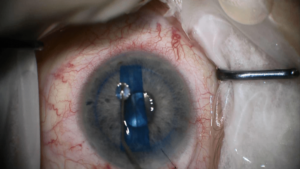
Hình 3. Hình ảnh phẫu thuật ghép giác mạc nội mô và màng Descemet
(Nguồn: Khoa giác mạc Bệnh viện Mắt)
Phẫu thuật ghép giác mạc nội mô tại Bệnh viện Mắt TPHCM
Tỉ lệ sống sót của mảnh ghép giác mạc nội mô DMEK (Descemet Membrane Endothalial Keratoplasty) có thể đạt từ 95% đến 97% sau 2 năm, với nguy cơ thải ghép rất thấp do mô giác mạc “lạ” ít hơn, không có nguy cơ liên quan đến chỉ khâu giác mạc. Thêm vào đó, bề mặt nhãn cầu không bị tác động nhiều bởi chỉ khâu và quá trình biểu mô hoá nhanh hơn nên thị lực sau phẫu thuật ghép nội mô giác mạc phục hồi sớm so với ghép giác mạc xuyên. Khi theo dõi kết quả lâu dài của phẫu thuật ghép giác mạc toàn bộ chiều dày, tỷ lệ sống sót của mảnh ghép giác mạc sau 1, 5, 10, 15 và 20 năm lần lượt là 91%, 66,8%, 55,4%, 52% và 44%. Trong đó phản ứng thải ghép và suy nội mô muộn sau mổ chiếm hơn 60% các trường hợp ghép thất bại.
Với phẫu thuật ghép giác mạc nội mô, nghiên cứu nước ngoài ghi nhận xác suất sống sót của mảnh ghép nội mô sau 5 năm là 88%. Trong vòng 3 đến 6 tháng sau mổ, 38% – 100% bệnh nhân đạt được thị lực từ 20/40 trở lên, trong khi đối với sau mổ ghép giác mạc xuyên, phải sau mổ 6 tháng đến 2 năm, 47% đến 65% bệnh nhân mới đạt được mức thị lực từ 20/40 trở lên. Ghi nhận giảm phù giác mạc với độ dày giác mạc giảm từ 618 xuống 551 μm sau 5 năm. Những phát hiện khoa học mới nhìn chung cho thấy ghép giác mạc nội mô DMEK có biến chứng thấp và tỷ lệ sống sót sau ghép cao cùng kết quả lâm sàng tốt kéo dài tới 5 năm sau phẫu thuật. DMEK dường như là phương pháp điều trị an toàn và hiệu quả trong thời gian dài. Do đó, phẫu thuật ghép nội mô DMEK ngày càng được áp dụng rộng rãi trên toàn thế giới.
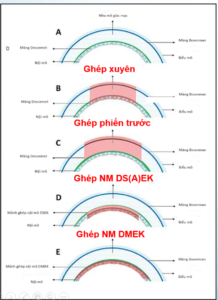
Hình 4. Các phương pháp ghép giác mạc
(Nguồn: Moshirfar M, Thomson AC, Ronquillo Y. Corneal Endothelial Transplantation, 2022)
Năm 2024, các bác sĩ khoa Giác mạc bệnh viện Mắt Thành phố Hồ Chí Minh đã tự chuẩn bị mảnh ghép giác mạc (lột màng Descemet với chiều dày 15 micron) với kỹ thuật đòi hỏi sự tinh tế, khéo léo và tiến hành phẫu thuật ghép nội mô giác mạc DMEK thành công nhờ nguồn giác mạc tài trợ của Giáo Sư Anthony J. Aldave (Đại học UCLA, Hoa Kỳ). Đội ngũ phẫu thuật viên của khoa có thể tiến hành phẫu thuật phối hợp vừa mổ phaco đặt kính nội nhãn phối hợp với ghép giác mạc nội mô DMEK trong cùng một ngày. Kết quả phẫu thuật bước đầu cho thấy phẫu thuật ghép nội mô giác mạc đã cải thiện cơ bản về thời gian sống còn của mảnh ghép, phục hồi thị lực nhanh hơn và giảm tỉ lệ thải ghép sau phẫu thuật, đồng thời mảnh nhu giác mạc còn lại giúp điều trị ghép bảo tồn cho bệnh nhân viêm loét giác mạc thủng/dọa thủng.
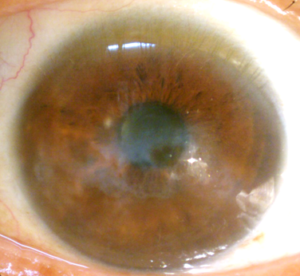
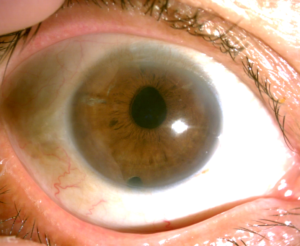
Hình 5. Hình ảnh giác mạc trước và sau khi ghép nội mô. Thị lực trước mổ: đếm ngón tay 0.5m. Thị lực chưa chỉnh kính 2 tuần sau mổ ghép nội mô DMEK phối hợp mổ đục thủy tinh thể kèm đặt kính nội nhãn là 7/10
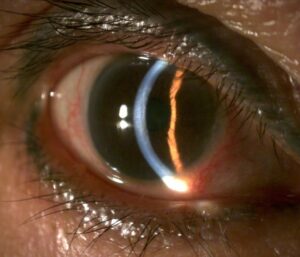
Hình 6A: Trước phẫu thuật bệnh nhân có giác mạc phù và đục thủy tinh thể khiến thị lực thấp chỉ ở mức đếm được ngón tay cách xa 2 mét
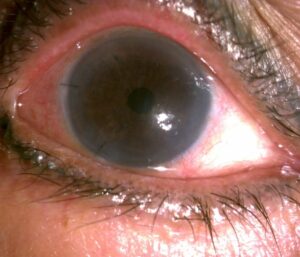
Hình 6B: Sau phẫu thuật ghép giác mạc nội mô và màng Descemet (Descemet Membrane Endothalial Keratoplasty – DMEK) kết hợp lấy thuỷ tinh thể và đặt kính nội nhãn, 4 tuần ghi nhận mắt yên không cộm xốn, khó chịu, giác mạc trong, mảnh ghép nội mô áp tốt, thị lực bệnh nhân cải thiện rõ rệt đạt mức 7/10
(Nguồn: Khoa giác mạc Bệnh viện Mắt)
Trong quá trình điều trị cho bệnh nhân bằng phương pháp ghép giác mạc nội mô DMEK, khoa Giác mạc bệnh viện Mắt Thành phố Hồ Chí Minh ghi nhận các ưu điểm của ghép nội mô so với ghép giác mạc xuyên (ghép toàn bộ chiều dày giác mạc):
- Tình trạng biểu mô hóa bề mặt giác mạc nhanh
- Giác mạc trong hơn rõ rệt sau 3 ngày
- Phục hồi thị lực nhanh khoảng 1 -2 tuần
- Tỷ lệ thải ghép thấp hơn rõ rệt so với ghép giác mạc xuyên quang học
- Không có biến chứng liên quan chỉ khâu: loạn thị, lỏng chỉ, thâm nhiễm chân chỉ,…
- Tỷ lệ bong mảnh ghép rất thấp. Các biến chứng như tăng nhãn áp, viêm hay khuyết biểu mô lâu lành cũng hiếm gặp
KHOA GIÁC MẠC