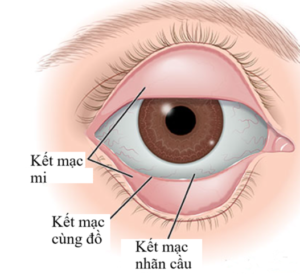
 Hình 1: Kết mạc (tròng trắng) mắt.
Hình 1: Kết mạc (tròng trắng) mắt.
GIỚI THIỆU
- Kết mạc là màng mỏng bao phủ lên tròng trắng của mắt, gồm kết mạc nhãn cầu, kết mạc mi và kết mạc cùng đồ. Gọi là viêm kết mạc (VKM) khi kết mạc xuất hiện phản ứng viêm do nhiều nguyên nhân khác nhau như nhiễm virus, vi trùng hay dị ứng. Đây là bệnh lý rất thường gặp tại mắt, xuất hiện rải rác quanh năm, thường vào mùa hè, nhiệt độ cao. Có khoảng 20 – 70% nguyên nhân viêm kết mạc là do Virus, trong số đó có tới 90% là do Adenovirus.
- Adenovirus là virus DNA chuỗi đôi không có vỏ, được bọc bởi 1 capsid có 20 mặt. Có 54 chủng huyết thanh chia làm 7 nhóm (A-G). Nhờ sự đa dạng về nucleotide mà virus có thể tạo thành nhiều chủng mới, vì vậy VKM do Adenovirus có thể gây ra nhiều đợt dịch trong cộng đồng.
ĐẶC ĐIỂM
TRIỆU CHỨNG LÂM SÀNG
- Viêm kết mạc do Adenovirus khởi phát đỏ mắt đột ngột, chảy nước mắt, có thể kèm đau họng, kết mạc cương tụ (mắt đỏ), kèm phản ứng nang (là tập hợp các tế bào lympho được bao quanh bởi huyết tương và tế bào mast trong mô đệm nông của kết mạc) ở cùng đồ. Bệnh khởi phát ban đầu viêm ở 1 mắt, sau đó có thể viêm luôn mắt còn lại trong vòng 4- 5 ngày sau và triệu chứng ở mắt còn lại thường ít nghiêm trọng hơn mắt bị viêm đầu tiên.
- Chẩn đoán lâm sàng viêm kết mạc do Adenovirus có thể dựa trên sự hiện diện VKM cấp tính kèm một trong các đặc điểm sau: nang ở kết mạc mi dưới, hạch bạch huyết trước tai, nhiễm trùng đường hô hấp trên đi kèm tiếp xúc gần đây với người bị đau mắt đỏ.
- Các hình thái lâm sàng của VKM do Adenovirus
- Viêm kết giác mạc thành dịch (EKC)
- Sốt hầu họng và kết mạc (PCF)
- Viêm kết mạc nang không đặc hiệu cấp tính
- Viêm kết giác mạc mạn tính
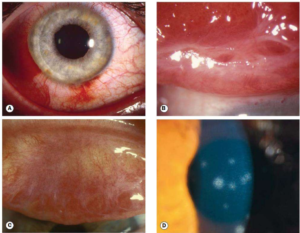
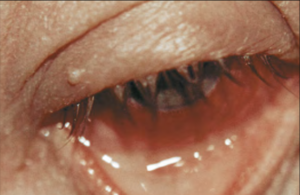
Hình 2: A: Viêm kết mạc nang với xuất huyết dưới kết mạc. B: giả màng. C: sẹo sót lại. D. thâm nhiễm giác mạc dưới biểu mô
Viêm kết mạc thành dịch (EKC)
- Đây là thể bệnh nặng nhất. có thể gây viêm giác mạc ở 80% trường hợp. thường liên quan tới type 8, 19 và 37. Độ tuổi thường gặp từ 20 – 40 tuổi.
- Tổn thương kết mạc có thể tiến triển từ tình trạng viêm nhẹ với xung huyết lan tỏa, phản ứng nang và nhú hỗn hợp (cả hai đều biểu hiện nặng hơn ở cùng đồ dưới) đến phản ứng nghiêm trọng với xuất huyết dưới kết mạc và viêm dữ dội. Giả mạc (bản chất là mảnh vụn viêm và fibrin) hoặc màng thật là dấu hiệu của tình trạng tổn thương kết mạc nghiêm trọng.
- Các giai đoạn bệnh:
- Giai đoạn 0 – I: 2 ngày đầu, nang nhỏ, ít
- Giai đoạn II: 2 – 5 ngày, nang nhiều, lan tỏa, thâm nhiễm biểu mô giác mạc
- Giai đoạn III: Tuần thứ 2, thâm nhiễm dưới biểu mô giác mạc
- Giai đoạn IV – V: Tuần thứ 3, thâm nhiễm lan rộng à Giai đoạn 5: dạng hạt
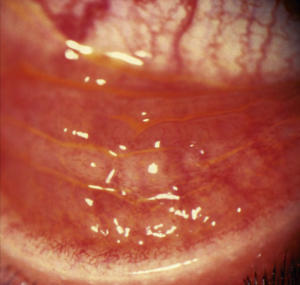
Hình 3: A. Phù mi, đóng vảy lông mi và giả mạc. B. Nang ở kết mạc cùng đồ dưới
Sốt hầu họng và kết mạc (PCF)
- Đặc trưng viêm họng, viêm kết mạc nang, sốt, hạch trước tai và cổ. Bệnh liên quan tới Adenovirus type 3,4,7. Thường gặp ở trẻ em, lan truyền qua đường giọt bắn, có khả năng lây lan mạnh (trong vài ngày đầu và có thể kéo dài trong 2 tuần sau khi xuất hiện các triệu chứng).
- Bệnh khởi phát cấp tính, sau 5–14 ngày ủ bệnh. Hầu hết bệnh nhân có triệu chứng từ 6–9 ngày sau khi tiếp xúc với nguồn lây. Viêm họng có thể từ đau họng nhẹ đến viêm nặng gây đau và khó nuốt. Kiểm tra phần sau hầu họng thấy niêm mạc đỏ mà không có dịch tiết. Viêm họng cũng như sốt có thể kéo dài tới 10 ngày. Viêm kết mạc nặng hơn ở cùng đồ dưới, có thể dẫn tới sưng, phù mi dưới, dịch tiết có thể nhiều dẫn đến đóng vảy ở lông mi trên và dưới, gây khó mở mắt khi thức dậy.
- Viêm giác mạc thường ít phổ biến trong thể bệnh này (Khoảng 30% trường hợp) và hiếm khi nghiêm trọng. Có thể phân biệt với EKC bởi bệnh hay đi kèm những triệu chứng ngoài mắt và thường ít thâm nhiễm nhu mô giác mạc.
Viêm kết mạc nang cấp không đặc hiệu
- Bệnh cảnh phổ biến nhất, hay gặp ở trẻ em và người trẻ. Bệnh thường nhẹ hơn các thể lâm sàng khác, tự giới hạn, có thể hết trong vòng 7 – 10 ngày từ thời điểm khởi phát triệu chứng. Bệnh có thể có các triệu chứng toàn thân (thường nhẹ) như đau họng hoặc cảm lạnh thông thường
- Triệu chứng: đau nhức và chảy nước mắt, Kết mạc cương tụ và phản ứng nang ở cùng đồ. Thường không kèm tổn thương giác mạc. Chảy nước mắt một bên, đỏ mắt, kích ứng và/hoặc ngứa, sợ ánh sáng nhẹ có thể xảy ra, mắt bên kia thường bị ảnh hưởng sau 1–2 ngày. Các chẩn đoán phân biệt bao gồm viêm kết mạc do Chlamydia và HSV.
Viêm kết mạc mãn tính
Ít phổ biến. Các triệu chứng kéo dài lâu hơn dự kiến (sau nhiều tháng hoặc nhiều năm). Biểu hiện bằng các cơn kích ứng mắt không liên tục với viêm biểu mô giác mạc chấm nông. Cả hai mắt có thể bị ảnh hưởng và có thể tự hồi phục
Biến chứng
VKM do Adenovirus có thể tiến triển gây tổn
thương giác mạc, hình thái tổn thương gồm 4 giai đoạn:
- Giai đoạn 1: thường trong vòng 1 tuần sau VKM, đặc trưng bởi viêm giác mạc biểu mô chấm nông, lan tỏa. Gây ra bởi tổn thương trực tiếp của virus sống.
- Giai đoạn 2: Đặc trưng bởi tổn thương biểu mô chấm trắng bắt màu flourescein rộng hơn. Diễn tiến sớm ngay sau giai đoạn 1.
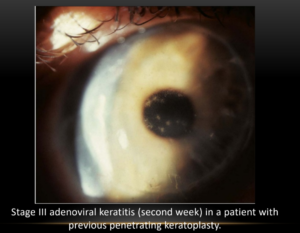
- Giai đoạn 3: Diễn ra sau khoảng 24 – 48 giờ với vùng tổn thương biểu mô và dưới biểu mô.
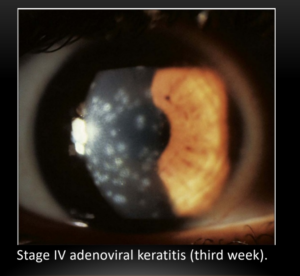
- Giai đoạn 4: Thâm nhiễm dưới biểu mô. Thường xảy ra khi VKM đã được điều trị và những tổn thương dưới biểu mô không bắt màu thuốc nhuộm .
Tiến triển của giai đoạn 2 – 4 được cho là phản ứng quá mẫn muộn với kháng nguyên virus tại biểu mô giác mạc.
Hình 4: A. tổn thương giai đoạn 3 (tuần thứ 2) ở B: tổn thương giai đoạn 4 (tuần thứ 3)
bệnh nhân có ghép GM xuyên.
CẬN LÂM SÀNG
Thường không cần thiết, bệnh cảnh có thể chẩn đoán dựa vào đặc điểm lâm sàng, tuy nhiên có thể cân nhắc nếu nghi ngờ chẩn đoán hoặc thất bại điều trị. Các cận lâm sàng có thể dùng: Nhuộm Giêm-sa, PCR…
ĐIỀU TRỊ
Bệnh thường tự khỏi trong vòng 2–3 tuần. Chưa có phương pháp điều trị đặc hiệu cho adenovirus. Vì vậy điều trị chính trong VKM do Adenovirus là điều trị dựa vào triệu chứng lâm sàng, bao gồm:
- Điều trị triệu chứng:
- Chườm lạnh
- Rửa chất tiết: NaCl 0.9% hoặc nước mắt nhân tạo không có chất bảo quản
- Thuốc kháng histamin tại chỗ và thuốc co mạch có thể cải thiện các triệu chứng.
- Lấy giả mạc để ngăn tạo sẹo và tăng hiệu quả điều trị.
- Phòng bội nhiễm: Kháng sinh
- Kháng virus: Chỉ cidofovir (trifluridine, vidarabine, ganciclovir): Có tác dụng diệt Adenovirus tốt ở type 1,5,6. Kém ở type 19. Chỉ nên dùng nồng độ 0.2% (dung nạp tốt, hạn chế biến chứng), nồng độ 0.5% – 1% nhiều tác dụng phụ.
- Kháng viêm: Còn bàn cãi. Tuy nhiên không nên sử dụng. Chỉ nên sử dụng trong các trường hợp phản ứng quá mạnh (có giả mạc, màng thật), sử dụng thuốc tác dụng yếu, liều thấp, thời gian ngắn và giảm liều dần: Flumetholone 2 lần ngày, giảm liều sau 7-10 ngày
- Ưu điểm: giảm phản ứng quá mẫn, giảm khó chịu, giảm đỏ mắt.
- Nhược điểm: Cải thiện nhanh triệu chứng nhưng đốm viêm sẽ xuất hiện nhiều hơn sau khi dừng corticoid. Ngoài ra còn làm virus tăng sao chép và phát tác. Virus tồn tại lâu hơn gây nguy cơ lây nhiễm lan rộng hơn. Xuất hiện các triệu chứng khô mắt, khó chịu khi VKM thoái lui. Tăng nguy cơ bội nhiễm khi có tổn thương biểu mô giác mạc.
- Điều trị khác: Ngừng đeo kính áp tròng cho đến khi hết triệu chứng
- Điều trị mới: Steroid phối hợp với Povidone-iodine
- Kết hợp dexamethasone 0.1% với povidone-iodine 0.4%.
- Cơ chế: Povidone-iodine diệt được adenovirus (cả vi khuẩn), nhưng hiệu quả thấp với virus ký sinh trong nội bào. Steroid ngoài mục đích giảm triệu chứng khó chịu còn làm virus nhân lên, phá vỡ tế bào, khi này sẽ bị povidone-iodine diệt. Ngoài ra Povidine-iodine diệt được virus trong nước mắt nên làm giảm lây nhiễm.
THEO DÕI
VKM do virus thường hết sau 2 đến 3 tuần. Giai đoạn 4 của viêm giác mạc nếu có thường tổn thương nhiều nhất ở tuần thứ 3 hoặc 4, lúc này thị lực có thể giảm 1 tới 2 hàng. Tuy nhiên tổn thương dưới biểu mô có thể hết trong vài tháng (hoặc hiếm hơn trong vòng vài năm). Và khi hồi phục hoàn toàn sẽ không để lại sẹo và thị lực sẽ trở về bình thường.
DỰ PHÒNG
Virus có thể lây truyền qua tay, khăn giấy, khăn tắm bị nhiễm khuẩn, từ hồ bơi cũng như dụng cụ và thiết bị y tế. Bất cứ thứ gì mà bệnh nhân chạm vào (hoặc chạm vào bệnh nhân) đều có thể trở thành nguồn lây nhiễm tiềm ẩn. Vì vậy khi bị đau mắt đỏ, người bệnh cần rửa tay bằng xà phòng hoặc dung dịch sát khuẩn, đeo kính mát, tránh tiếp xúc với người khác để hạn chế lây lan cho gia đình và cộng đồng.
Để ngăn ngừa lây nhiễm tại phòng khám mắt:
- Luôn rửa sạch tay giữa các lần khám.
- Vệ sinh dụng cụ và thiết bị khám đã qua sử dụng bằng khăn lau khử trùng sau mỗi bệnh nhân nếu biết hoặc nghi ngờ nhiễm adenovirus.
- Nếu có thể, hãy đưa những bệnh nhân nghi ngờ nhiễm adenovirus vào phòng chờ riêng. Sử dụng phòng khám riêng nếu có. Sử dụng găng tay dùng một lần.
- Tránh để mắt tiếp xúc với dụng cụ. Nếu dụng cụ tiếp xúc với mắt hoặc tay của bệnh nhân hoặc nhân viên y tế, hãy ngâm dụng cụ trong dung dịch natri hypoclorit ít nhất 10 phút trước khi sử dụng lại.
TỔNG KẾT
Viêm kết mạc do Adenovirus có nguy cơ lây lan cao. Mặc dù bệnh có thể tự giới hạn, tuy nhiên vẫn có 1 số nhóm có khả năng gây VKM kéo dài gây tốn kém trong việc điều trị. Hiện tại, không có điều trị đặc hiệu cho VKM do Adenovirus, các điều trị bao gồm điều trị triệu chứng (chườm lạnh, nước mắt nhân tạo), bóc giả mạc, điều trị dự phòng tổn thương giác mạc bằng kháng sinh. Quan trọng hơn hết trong viêm kết mạc do Adenovirus là dự phòng khả năng lây lan thành dịch của bệnh bằng cách vệ sinh tay, không dụi mắt đang viêm, không tiếp xúc dịch tiết, nước mắt.
TÀI LIỆU THAM KHẢO
- Salmon JF. Kanski’s Clinical Ophthalmology : A Systematic Approach. Tenth edition. Elsevier; 2025.
- Mannis MJ, Holland EJ, eds. Cornea. Fifth edition. Elsevier; 2022. Accessed October 2, 2024.
- O’Brien TP, Jeng BH, McDonald M, Raizman MB. Acute conjunctivitis: truth and misconceptions. Curr Med Res Opin. 2009;25(8):1953–61
- Hoffman J. Adenovirus: ocular manifestations. Community Eye Health. 2020;33(108):73.
- American Academy of Ophthalmology. External Disease and Cornea. (Feder RS, ed.). American Academy of Ophthalmology; 2024. Accessed October 2, 2024
- Yanoff M, Duker JS, Bakri SJ, et al., eds. Ophthalmology. Sixth edition. Elsevier; 2023. Accessed October 2, 2024.