BS. Nguyễn Thị Vân Anh
- Triệu chứng cơ năng
- Đau nhức
- Giảm thị lực
- Thoát dịch từ nhãn cầu
- Triệu chứng thực thể
- Rách toàn bộ chiều dày giác mạc hay củng mạc
- Xuất huyết dưới kết mạc nặng, đặc biệt xuất huyết 360 độ.
- Tiền phòng nông hay rất sâu so với mắt còn lại
- Đồng tử giãn méo
- Chất nhân thủy tinh thể hay dịch kính trong tiền phòng
- Dị vật, đục thủy tinh thể
- Hạn chế vận nhãn, đặc biệt hạn chế nhiều tại vị trí rách
- Cấu trúc nội nhãn ra ngoài nhãn cầu.
- Triệu chứng khác: hạ nhãn áp ( có thể bình thường và hiếm khi tăng), rách chân mống mắt, tách thể mi, tụ máu quanh hốc mắt, xuất huyết dịch kính, lệch T3 hay lọt dịch kính. Chấn động võng mạc ( phù Berlin), vỡ hắc mạc và rách võng mạc kèm theo nhưng khó quan sát do xuất huyết dịch kính.
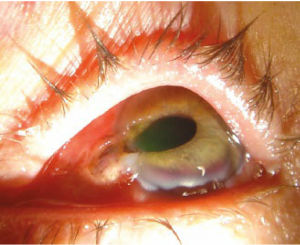
Hình 1. Vỡ nhãn cầu: tiền phòng nông, thoát mống mắt và đồng tử dãn méo (1)
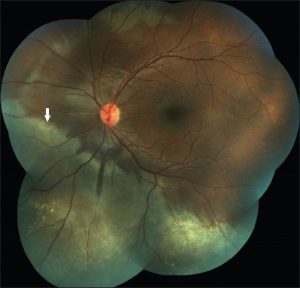
Hình 2. Chấn động võng mạc ( phù Berlin) (2)
- Nguyên nhân
- Tiền sử chấn thương, té ngã hay do vật sắc nhọn đâm, vật tù…
- Cận lâm sàng
- Xét nghiệm máu tổng quát, đường huyết, TS, TC, ELISA ,HbsAg, AntiHCV…
- Siêu âm B: làm trước mổ nếu nghi ngờ thủng bít hay vỡ nhãn cầu cực sau, trường hợp vết thương nhãn cầu hở chỉ thực hiện sau phẫu thuật
- X-quang, CT-scan sọ não- hốc mắt khi nghi ngờ có dị vật nội nhãn
- Điều trị
Sau khi chẩn đoán vết thương nhãn cầu hở, một khám khác nên tạm hoãn cho đến khi thực hiện xong phẫu thuật. Nên dùng shield để bảo vệ mắt bị tổn thương.
5.1. Điều trị nội khoa
- Kháng sinh:
- Thuốc nhỏ mắt kháng sinh phổ rộng.
- Kháng sinh toàn thân nên dùng sớm trong 6 giờ sau chấn thương
- Nhóm Quinolone: Ofloxacin 200mg uống 1 viên x 2 lần / ngày.
- Trường hợp vết thương bẩn hoặc nghi ngờ viêm mủ nội nhãn tiêm kháng sinh tĩnh mạch hoặc tiêm bắp: Cefotaxim 1g (Claforan) hay Ceftriaxone 1g.
- Giảm đau: Paracetamol 500mg, Diclofenac 50mg, Floctafenine 200mg, Ibuprofen 400mg uống 2-3 lần/ngày
- Chống viêm toàn thân hay nhỏ tại chỗ điều trị viêm màng bồ đào do chấn thương.
- Tiêm huyết thanh kháng uốn ván (SAT 1500 IU/ml) nếu chấn thương do kim loại.
- Dùng thuốc giảm tình trạng nôn ói.
5.2. Điều trị ngoại khoa
- Mắt chấn thương nặng không thể hồi phục thị lực nên múc hay cắt bỏ nhãn cầu sớm trong 7-14 ngày sau chấn thương để tránh nhãn viêm giao cảm.
- Phẫu thuật nên thực hiện càng sớm càng tốt.
- Tiếp cận ban đầu: làm sạch vết thương dù là dị vật bên ngoài ( dị vật, mảnh vỡ) hay dị vật bên trong ( mô nội nhãn). Sau đó đó sắp xếp lại các vị trí cấu trúc nhãn cầu, cố bảo tồn mống mắt mặc dù tổn thương hơn 24 giờ. Trường hợp duy nhất khâu vết thương kèm dính các mô khi xuất huyết tống xảy ra.
- Rách củng mạc: mở kết mạc để nhìn thấy toàn bộ vết rách củng mạc, dùng chỉ viryl 6.0 – 8.0 hay nylon 8.0- 9.0. Nếu vết thương lớn hay ra cực sau, khi cố gắng khâu có thể làm tăng lực đẩy cấu trúc nội nhãn và xuất huyết tống thì tốt nhất để hở, khâu kết mạc và dùng tấm shield bảo vệ mắt.
- Rách giác mạc: phải khâu kín và bảo toàn cấu trúc giải phẫu giác mạc, dùng chỉ nylon 10.0. Vết rách giác mạc lớn nên áp dụng kỹ thuật khâu Rowsey-Hays.
- Rách giác củng mạc: đầu tiên khâu vùng rìa, sau đó khâu vết rách giác mạc và cuối cùng là khâu rách củng mạc.
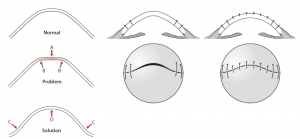
Hình 3. Kỹ thuật khâu Rowsey-Hays (3)
5.3. Chăm sác hậu phẫu
- Kháng sinh, kháng viêm và giảm đau.
- Theo dõi
- Thị lực, bán phần trước và sau.
- Các biến chứng sau phẫu thuật: đục thủy tinh thể thứ phát, thoái hóa giác mạc, teo mống mắt hay đồng tử không đều.
- Chú ý: 3- 10% có viêm mủ nội nhãn sau chấn thương.
Tài liệu tham khảo:
- The Will Eye Manual 7th, 2017, chapter 3.14
- AAO 2020, Anna Murchison MD, “Commotio Retinae”
- AAO 2020, Zeba A. Syed MD, “ Ruptured Globe”