Hiện nay bệnh lý tim mạch đang là nguyên nhân gây tử vong hàng đầu trên thế giới. Nổi bật trong đó là các nguyên nhân do bệnh lý mạch vành và rối loạn nhịp. Có loại rối loạn nhịp mang tính chất kéo dài, mãn tính. Một số rối loạn nhịp tim lại là tình trạng cấp cứu, nguy hiểm tới tính mạng. Các rối loạn nhịp này thường là rối loạn nhịp thất. Chúng thường xảy ra trên nhóm đối tượng có nguy cơ cao, bệnh lý tim mạch nền… Trong bài viết này chúng ta cùng tìm hiểu về một bệnh lý gây loạn nhịp có thể gây đột tử: Hội Chứng Brugada. Trong hội chứng này, rối loạn nhịp thường xảy ra về đêm có thể gây tử vong bất ngờ ( sudden cardiac death : SCD), do rung thất (VF). Hội chứng Brugada (BrS) và rối loạn liên quan, còn gọi là hội chứng tử vong về ban đêm không giải thích được (unexpected nocturnal) sẽ được trình bày ở đây.
Hội chứng Brugada được phát hiện lần đầu vào năm 1992 với hình ảnh bloc nhánh phải trên điện tim kèm với ST chênh lên từ V1 đến V2-V3. Bệnh thường gây ra những cơn nhanh thất và rung thất dẫn đến đột tử. Hội chứng đang được chú ý phát hiện ở những nước vùng Ðông Nam á, bao gồm cả Việt Nam vì được xem là nguyên nhân chủ yếu gây đột tử. Cơ chế sinh bệnh được nhiều tác giả chấp thuận là bất thường về gen. Ngoài ra vai trò của các thụ thể giao cảm, tế bào M cũng được đề cập đến. Ðiều trị chủ yếu bằng cấy máy chống rung (ICD) trong cơ thể và có thể phối hợp các thuốc chống loạn nhịp thất. Hội chứng Brugada là một bệnh hiếm gặp do đột biến gen di truyền từ cha hoặc mẹ. Bệnh được phát hiện lần đầu tiên vào năm 1992. Từ đó, người ta đã tìm hiểu rất nhiều về tình trạng bệnh này, tuy nhiên vẫn còn nhiều vấn đề đang được nghiên cứu để tìm các phương pháp điều trị mới.
Các triệu chứng thường xuất hiện ở người lớn tuổi từ 40 – 45, mặc dù y văn đã ghi nhận có những bệnh nhân từ 2 ngày tuổi đến 84 tuổi. Bệnh có liên quan đến vị trí địa lý, hay gặp ở Châu Á đặc biệt là Đông Nam Á hơn so với Châu Âu. Tỷ lệ ở Châu Âu là 1 – 5/10000 người, trong khi ở Đông Nam Á tỷ lệ lên tới 12/10000 người. Phần lớn bệnh nhân có tiền sử gia đình có người đột quỵ hay rối loạn nhịp tim ác tính. Hội chứng Brugada có 3 thể lâm sàng như sau:
Thể có triệu chứng : Triệu chứng thường gặp nhất là ngất hoặc đột tử, thường xẩy ra vào ban đêm do rối loạn nhịp thất.
Thể không có triệu chứng : Điện tâm đồ có đặc trưng của hội chứng Brugada nhưng bệnh nhân không có biểu hiện lâm sàng.
Thể ẩn : Bệnh nhân mang đột biến gen nhưng không có biểu hiện lâm sàng và điện tâm đồ ngay cả khi test bằng thuốc chống loạn nhịp.
Đặc điểm trên điện tâm đồ : Điện tâm đồ của hội chứng Brugada thay đổi, thường có ST chênh lên ở các chuyển đạo trước tim phải. Các đặc điểm trên điện tâm đồ có thể chuyển sang dạng giả bình thường. Mất tri giác hoặc đột tử có thể xuất hiện mà không có tiền triệu tất cả đều là nguyên nhân của nhịp nhanh thất hoặc rung thất.
Tiêu chuẩn chẩn đoán Brugada theo Hội TM Châu Âu 2002/EHRA 2021.
- ECG bất thường : ST chênh cong vòm > 1mm chuyển đạo trước tim V1 – V3 khi có hoặc không dùng thuốc chẹn kênh Natri
- Kèm theo một trong số các biểu hiện sau :
- Rung thất, nhịp nhanh trên thất đa hình
- Tiền sử gia đình về cái chết tim đột ngột < 45 tuổi.
- ECG cong vòm trong các thành viên trong gia đình
- Dấu hiệu nhận ra nhịp nhanh thất đa hình với kích thích điện được lập trình.
- Ngất không giải thích được nguyên nhân.
- Thở ngáp (thở hấp hối) hoặc ngừng hô hấp về đêm.
- DẤU HIỆU ĐIỆN TÂM ĐỒ : Đặc trưng của hội chứng Brugada là điện tâm đồ có ST chênh lên tại V1-V3 kèm theo hình ảnh giống block nhánh phải không hoàn toàn. Điện tâm đồ Brugada có thể xuất hiện ở mọi thời điểm hoặc sau khi dùng một số thuốc hoặc khi bệnh nhân sốt. Hội chứng Brugada có 3 dạng trên điện tâm đồ
- TYPE 1 : ST chênh lênh > 2mm hơn 1 chuyển đạo V1 – V3 theo sau là một sóng T Âm, hầu như không có hoặc có khoảng đẳng điện rất ngắn. Đây là dấu điểm điện tâm đồ bất thường của hội chứng Brugada.
- TYPE 2 : có hình ảnh gần giống type 1, sóng J có biên độ cao 2mm, tiếp nối ST chênh lên giãm dần biên độ nhưng vẩn trên đường đẳng điện 1mm, tiếp theo là 1 sóng T(+) hoặc 2 pha tạo nên hình ảnh yên ngựa.
- TYPE 3 : Brugada type 3 có thể là hình thái của 1 trong 2 loại 1 hoặc 2 nhưng với ST chênh < 1mm


Bảng so sánh
|
Thông số |
Type 1 |
Type 2 |
Type 3 |
|
Biên độ sóng J |
≥ 2 mm |
≥ 2 mm |
< 2 mm |
|
Sóng T |
Âm |
Dương hoặc 2 pha |
Dương hoặc 2 pha |
|
Hình dạng ST – T |
Dạng vòm |
Dạng yên ngựa |
Dạng yên ngựa |
|
Đoạn ST (phần cuối) |
Dốc xuống dần |
Chênh lên ≥ 1 mm |
Chênh lên ≤ 1 mm |
Có nhiều nguyên nhân tạo ra các đặc điểm giống với điện tâm đồ hội chứng Brugada, vì vậy, để nhận diện một điện tâm đồ dạng Brugada “đúng”, nguời ta sử dụng thêm hai tham số là góc beta và đáy tam giác beta. Góc beta đuợc tạo thành bởi suờn lên sóng S và suờn xuống sóng R’. Tam giác beta đuợc hình thành bởi góc beta và có chiều cao là 5 mm theo phuơng thẳng đứng từ điểm J xuống (Hình 1.3). Góc beta > 58° và đáy tam giác > 4 mm là hai tiêu chuẩn giúp phân biệt điện tâm đồ Brugada típ 2 với các rối loạn khác có hình ảnh điện tâm đồ tuơng tự. Việc sử dụng hai tham số này có độ nhạy và độ đặc hiệu trong việc xác định điện tâm đồ Brugada típ 2 lần luợt là: 60% và 78% với góc beta, và 80% và 40% với đáy tam giác.
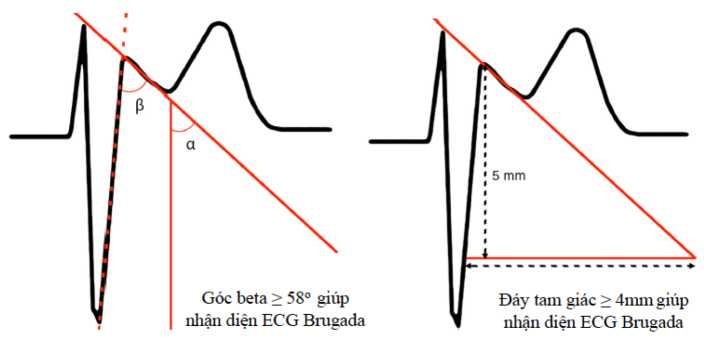
Tham số góc beta và đáy tam giác
- Điện tâm đồ của hội chứng Brugada thường bị che dấu, tuy nhiên một số yếu tố gây biểu hiện như sau:
- Chất ức chế kênh Natri/Kali hoặc Ca (thuốc chống loạn nhịp IA/IC)
- Nghiện hoặc sử dụng quá liều một số chất gây nghiện (ethanol, cocaine, heroine …)
- Sốt, tăng / giãm thân nhiệt
- Chất cường phó giao cảm.
- Chất cường ꞵ giao cảm.
- Thuốc chẹn ꞵ.
- Thuốc chống trầm cảm 3 vòng.
- Thuốc kháng Histamin thế hệ 1.
- Hỗn hợp glucose và insulin.
- Tăng Kali, giảm Kali, tăng Calci.
- Ngộ độc rượu
- Tình trạng ăn no: ăn quá no có thể gây thay đổi hoạt động của thần kinh phế vị, gây bộc lộ điện tâm đồ Brugda vì vậy, đã có đề xuất áp dụng thử nghiệm ăn no nhu một CLS chẩn đoán hội chứng Brugada
- Tình trạng gắng sức : Liên quan đến thuốc, các nhà tim mạch đã lập một trang web chỉ ra chi tiết các thuốc được phép dùng, các thuốc cân nhắc khi dùng và các thuốc không được phép dùng. Trang web có địa chỉ là http://www.brugadadrugs.org, được thành lập ngày 24/01/2015 và được cập nhật liên tục.
- Chẩn đoán phân biệt
- Đứng trước một ca đột tử người thầy thuốc phải đặt ra câu hỏi :
- Đột tử khi gắng sức : Nguyên nhân thường thấy là bệnh cơ tim phì đại hay ở những người hẹp hoặc hở van động mạch chủ nặng
- Đột tử ở người trẻ lúc nửa đêm về sáng, nằm trong những bệnh kênh ion của tim, trong đó có hội chứng Brugada (hội chứng chết đột ngột về đêm)
- Hội chứng Brugada phân biệt với :
- Block nhánh (P) không điển hình
- Phì đại thất trái.
- Tái cực sớm.
- Viêm màng ngoài tim cấp, viêm cơ tim cấp
- Thiếu máu hoặc nhồi máu cơ tim cấp vùng thất phải.
- Thuyên tắc phổi.
- Cơn đau thắt ngực Prinzmetal.
- Tách thành ĐMC.
- Rối loạn điện giải: tăng hoặc hạ Kali máu, hạ Natri máu, Calci máu…
- Rối loạn do thuốc, hóa chất: các thuốc chống loại nhịp nhóm IA/IC, kháng histamine, chống trầm cảm ba vòng, ngộ độc rượu hoặc cocaine…
- DỊCH TỂ :
- Biểu hiện thường gặp tuổi 30 – 40 (41 ± 15) có thể gặp từ 2 ngày tuổi – 84 tuổi.
- Đông Nam Á > 5/10.000 (Type I)
- Nhật 12/10.000 (Type II) 58/10.000 (Type II, Type III)
- Bệnh xảy ra chủ yếu là ở nam trung niên,
- Đông Nam Á là vùng dịch tễ. Chiếm 4 – 12% nguyên nhân đột tử, 20% đột tử có cấu trúc tim bình thường
- Hầu hết : không triệu chứng cơ năng
- Một ít :
- Thở kiểu hấp hối về đêm (nocturnal agonal respiration)
- Ngất
- Hồi hộp
- 20 – 27% có loạn nhịp trên thất (cuồng nhĩ, rung nhĩ vào lại nút nhĩ thất, WPW)
- Rung nhĩ : cao nhất
- Mỗi bệnh nhân ở những vùng miền, địa phương khác nhau có đặc điểm khác nhau.
- Lào Thái Lan khoảng 50% trường hợp đột tử hàng năm của những nạn nhân có cấu trúc tim bình thường là do hội chứng này
- Nhật tỷ lệ hiện mắc 0,15% và tỷ lệ mắc mới là 0,014%
- Mỹ NC Trung Tâm Y Học Carolina đã phát hiện 52/12.000 (0,43%) không có bệnh tim có dấu hiệu ECG của hội chứng này
- Phần Lan (2004) một nghiên cứu sử dụng tiêu chuẩn ECG do hội tim mạch châu âu đề nghị đã phát hiện 0,61% ở quần thể nam giới 18 – 30 tuổi và 0,55% ở quần thể nam giới 40 – 60 tuổi.
- Việt Nam : chưa có thông tin chính thức nhưng tỷ lệ theo dự đoán là rất đáng kể
- Năm 2004, tác giả Huỳnh Văn Minh tại Huế có thông báo 22 trường hợp được phát hiện có hội chứng Brugada, tất cả nam giới tuổi 30 – 75
- 250 cas thu thập trong vòng 10 năm tại bệnh viện tim Tâm Đức chứng tỏ khá nhiều người bị hội chứng Brugada mà không đi khám.
- SỰ KHÁC BIỆT VỀ GIỚI TÍNH TRONG DỊCH TỂ BrS
- Năm 2002, trong đồng thuận lần 1 về BrS cho biết tỷ lệ nam: nữ là 8:1
- Năm 2005, đồng thuận lần 2 cho thấy nguy cơ đột tử ở nam gấp 5 lần nữ
- Năm 2017, Antzelevitch cho rằng nam bị BrS nhiều là do liên quan đến testosterone tác động lên các kênh đột biến làm thay đổi điện thế hoạt động ớ thượng tâm mạc
- Trong khảo sát tại Nhật Bản ghi nhận tỉ lệ bệnh nhỉ có BrS 0.0098%, trong khi tỉ lệ này ở người lớn 0.14-0.7%.
- Không có sự khác biệt về giới ở trẻ em mắc BrS.
Trong nghiên cứu tại Bỉ ghi nhận khoảng 25% trẻ có người thân trực hệ mắc BrS có trắc nghiệm với ajmaline dương tính khi đến tuổi trưởng thành. Trong nghiên cứu tại Bỉ ghi nhận khoảng 25% trẻ có người thân trực hệ mắc BrS có trắc nghiệm với ajmaline dương tính khi đến tuổi trưởng thành, dù trước tuổi dậy thì là âm tính.
- DỊCH TỂ HỘI CHỨNG BRUGADA TRÊN THẾ GIỚI

Điều trị
– Đến nay chủ yếu đặt máy phá rung tự động (ICD), mặc dù thuốc trị liệu đã được áp dụng, chỉ ICD có hiệu quả dự phòng.
Trị liệu thuốc
– Không có trị liệu thuốc cho điều trị dự phòng SCD ở BrS, mặc dù có tư liệu gợi ý lợi ích cho quinidine, Beta Blockers, amiodarone… không có đủ kinh nghiêm lâm sàng với việc sử dụng quinidine hay các thuốc có cùng họ để khuyến cáo sử dụng chúng trong việc ưu tiên so với ICD. ESC 2001, đã công bố trước các quan sát với quinidine và hydroquinidine, kết luận rằng không có bằng chứng lợi ích từ các thuốc chống loạn nhịp cho việc dự phòng tiên phát và thứ phát ở các bệnh nhân BrS.
– Tuy nhiên, các thuốc chống loạn nhịp có thể có vai trò ở các bệnh nhân có ICD người tiếp tục nhận được thường xuyên sự phóng điện. Amiodarone thường là thuốc lựa chọn nhưng quinidine hay hydroquinidine có thể là sự lựa chọn thay thế ở các bệnh nhân BrS.






